来源:生物制品圈
摘要:抗体-药物偶联物(ADC)是通过化学偶联物(linker)将细胞毒性药物(有效负载)与单克隆抗体连接在一起而组成的免疫偶联物。ADC旨在选择性地将极强毒性的有效负载直接递送至目标癌细胞。本文概述了ADC的生物学和化学特性以及其各组分对活性的影响,并基于已上市药物简要讨论了增强ADC疗效,耐药性的策略,以及这一新的基于抗体分子平台的未来前景和巨大潜力。
1. ADCs的开发:结构和功能
如Fig.1所示,ADCs的组成包括肿瘤抗原特异性mAb,稳定的可裂解或不可裂解的linker,以及有效的细胞毒性载荷。该技术依赖于有效降低抗体免疫原性,提高linker稳定性和细胞内释放水平,提高有效负载能力,提高靶标和抗体的选择性等,同时还需要以上三个部分的合理组合。
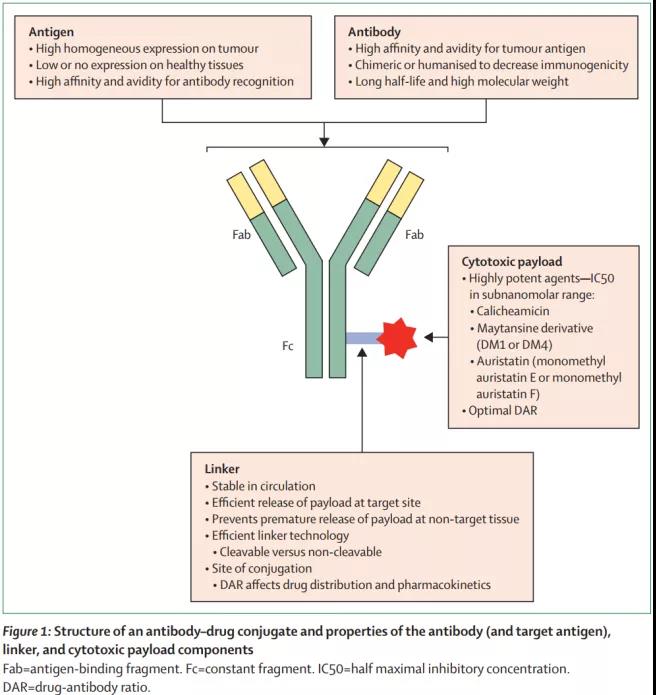
1.1 靶抗原和相关抗体
(1)靶抗原:有效ADC的理想表位必须在细胞外,因为ADC与靶标复合物需要通过受体介导的内吞作用而内化,以使其效应物有效载荷在细胞内释放;理想的靶抗原应在靶细胞表面均匀表达,并在健康组织中低表达,以限制靶标的肿瘤外毒性;理想抗原的脱落也应尽可能少,以防止游离抗原结合血液循环中的mAb,从而使后者提前失活。
(2)抗体:抗体具有两个介导抗原识别的抗原结合片段(也称为Fabs)和一个介导抗体与免疫系统效应细胞相互作用的恒定片段(Fc),Fc部分还包含与调节血清蛋白半衰期的新生Fc受体(FcRn)的结合结构域。ADC中mAb组分的理想特性包括:通过选择人源抗体或全人源抗体获得最小的免疫原性;靶标特异性(具有足够的抗原特异性和亲和力)和有效的内吞作用;循环半衰期长。免疫球蛋白的IgG类型(特别是IgG1亚型)是用于抗体治疗以及循环中最常见的抗体类型。
1.2 细胞毒性有效载荷
细胞毒性药物是ADC的最终效应子成分。这些毒性有效载荷非常有效,IC50值通常在亚纳摩尔范围内。ADC有效载荷要么靶向DNA(例如杜卡霉素,加利车霉素,PBDs和SN-38),要么是微管蛋白(例如美登木素和澳瑞他汀)。
(1)靶向DNA:破坏DNA的药物是靶向DNA小沟的天然产物抗生素,加利车霉素可诱导双链断裂,而双霉素和PBD则通过在富含AT的区域(双霉素)和鸟嘌呤残基(PDB)上特异性结合而引起DNA烷基化。
(2)靶向微管蛋白:微管蛋白抑制剂MMAE和MMAF抑制微管聚合,导致G2/M期细胞周期停滞。
除效力外,细胞毒性有效载荷的分子和物理化学性质也是ADC功效的决定性因素。选择ADC有效负载的基本标准是是否具有共轭性,溶解性和稳定性。分子结构应该允许药物与linker基团偶联,因为ADC是在水溶液中制备并静脉内给药,所以水溶性和在血液中的长期稳定性十分重要。
1.3 化学偶联物linker
Linker将细胞毒性有效负载连接至mAb,并维持ADC在系统循环中的稳定性。在稳定性,药代动力学和药效学性质以及治疗窗口等方面,linker的化学性质和结合位点在ADC性能中起着至关重要的作用,具体包括:
(1)稳定性:linker需要有足够的稳定性,以使ADC分子在血液循环中定位于目标部位前不会过早切割,这会导致非特异性毒性;
(2)载荷释放:在胞吞内化过程中linker能够迅速分裂以释放有效载荷。Linker上的二硫键,硫醚等官能团将mAb与有效负载连接。基于有效负载释放机制,当前常用的linker分为可裂解的或不可裂解的。可裂解的linker取决于生理环境,例如在低pH(酸性环境下不稳定的linker),蛋白水解(蛋白酶可切割的linker)或胞内高谷胱甘肽浓度(二硫键linker)条件下释放ADC中的有效载荷;不可裂解的linker与mAb的氨基酸残基形成不可还原键,因此在血液循环中更为稳定,它依赖于mAb的溶酶体降解以释放有效负载,因此需要有效的内化过程和向溶酶体的最佳转运。
(3)共轭结构:Linker的共轭位点可以增强ADC的药理作用,在控制ADC的治疗窗口方面起着重要作用。药物与抗体之比(DAR)或与mAb相连的药物分子数量对于确定ADC的效力和毒性至关重要。共轭发生在mAb主链上(通过暴露在mAb表面的赖氨酸侧链形成或通过在铰链区形成链间二硫键的半胱氨酸残基形成),导致DAR的高变异性(0~8)。需要注意的是,高载药量可以提高ADC效能也可能增加脱靶效应,较高的DAR还会增加药物清除率,从而导致循环半衰期缩短。
1.4 ADC作用机制
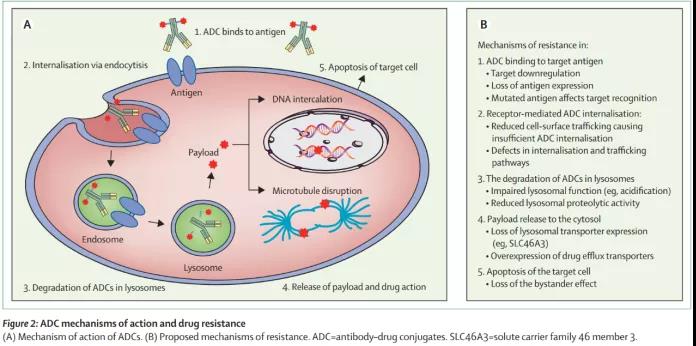
ADC的作用机理主要包含Fig. 2所示的5个步骤:
(1)ADC结合靶标抗原:由于ADC的口服生物利用能力较差,因此需要静脉给药并避免消化酶引起的蛋白水解降解,给药后ADC在血液循环中找到并结合其细胞靶标,非特异性结合可导致脱靶毒性。
(2)胞吞内化:与靶标结合后,ADC抗原复合物通过网格蛋白介导的内吞作用内化,并形成包含ADC抗原复合物的早期内体。早期内体中依赖ATP的质子泵会产生一个酸性环境,从而触发ADC中的mAb组分与主要在内体中表达的FcRn结合,然后结合的ADC被再次循环回到细胞表面并暴露于生理pH下,使得其从FcRn上释放到细胞外环境,从而延长了体内半衰期。
(3)溶菌酶裂解:早期内体最终在与溶酶体融合之前成熟为晚期内体。对于具有可裂解linker的ADC,裂解机制(例如水解,蛋白酶的酶促裂解或二硫键的还原性裂解)发生在早期或晚期内体中,而没有发展为溶酶体运输;对于具有不可裂解linker的ADC,溶酶体上的质子泵产生酸不稳定环境,该环境促进ADC降解和蛋白酶水解切割(例如组织蛋白酶B和纤溶酶)。
(4)载荷释放:ADC进行分解代谢并释放出毒性有效载荷,然后将其从溶酶体腔运输到细胞质。
(5)靶细胞凋亡:细胞毒性药物通过插入DNA或抑制微管聚合引起细胞凋亡或其他方式的细胞死亡。当靶细胞死亡时,毒性有效载荷还可能杀死通过扩散吸收了药物的邻近肿瘤细胞和周围基质组织(取决于载荷的疏水性)。ADC介导的效应子功能还包括激活补体系统,并通过各种机制(例如CDC,ADCC或ADCP)触发免疫效应细胞向肿瘤部位的浸润。
2. 已获批ADC的临床经验
迄今为止(2019年8月),已有五款ADC获得FDA和EMA批准上市:Adcetris (Brentuximab vedotin),Kadcyla(Ado-trastuzumab emtansine, T-DM1),Besponsa(Inotuzumab ozogamicin),Mylotarg(Gemtuzumab ozogamicin)和Polivy(Polatuzumab vedotin-piiq)。Table 1给出了这些ADC药物的概述,包括其设计,批准的适应症,剂量和常见不良反应等。
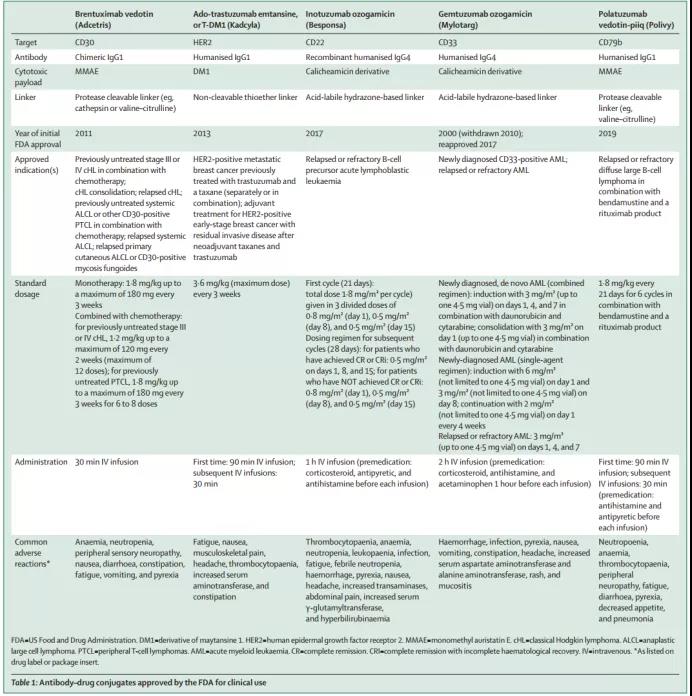
2.1 Brentuximab vedotin
简介:Brentuximab vedotin(也称为SGN-35)是通过蛋白酶可裂解linker将嵌合单克隆抗CD30抗体与抗有丝分裂小分子MMAE共价连接而成的ADC药物,并且每个mAb上平均偶联四个MMAE分子。与表面CD30结合后,结合物经历内吞作用被快速内化,并被转运到溶酶体中裂解linker以释放有效负载。MMAE通过干扰微管蛋白聚合并破坏有丝分裂功能,随后诱导细胞周期停滞和细胞凋亡。
获批适应症:Brentuximab vedotin于2011年获得FDA批准(2012年获得EMA批准),用于治疗自体干细胞移植后复发或难治性CD30阳性霍奇金淋巴瘤患者,或在自体干细胞治疗或多药化疗不是治疗选择的情况下至少两次治疗后的患者,以及复发或难治性系统间变性大细胞淋巴瘤。在2017年,brentuximab vedotin获得FDA批准用于治疗先前接受过全身治疗的成年原发性皮肤间变性大细胞淋巴瘤或CD30表达真菌病患者。2018年3月,brentuximab vedotin获FDA批准与化学疗法结合用于治疗之前未经治疗的III或IV期经典霍奇金淋巴瘤的患者。2018年11月,brentuximab vedotin进一步获FDA批准,与化学疗法联合用于先前未治疗的系统间变性大细胞淋巴瘤或其他表达CD30的外周T细胞淋巴瘤。
2.2 Ado-trastuzumab emtansine, T-DM1
简介:T-DM1是通过硫醚linker以不可还原的方法将曲妥珠单抗(一种与人表皮生长因子受体2(HER2)结合的人源化IgG1 mAb)与微管抑制剂DM1结合的ADC药物,每个曲妥珠单抗上的赖氨酸残基共价结合约三至四个分子的DM1。在与HER2受体的亚结构域IV结合后,T-DM1被胞吞内化并随后在溶酶体中降解,释放出含有DM1的细胞毒性有效载荷,并诱导细胞周期停滞和细胞凋亡。此外,它可以阻止HER2信号传导,介导ADCC并抑制HER2脱落。
获批适应症:HER2扩增和过表达发生在大约15-20%的原发性乳腺癌中。HER2酪氨酸激酶受体最初被确立为曲妥珠单抗的治疗靶标,FDA于1998年批准其用于转移性乳腺癌,2006年被批准用于HER2阳性乳腺癌的辅助治疗。该抗体沉默细胞内信号传导并刺激免疫反应,但耐药性很常见。T-DM1即向曲妥珠单抗添加了细胞毒性有效载荷。FDA和EMA于2013年批准了T-DM1通过单独或联合给药,用于以前曾接受过曲妥珠单抗和紫杉烷的HER2阳性转移性乳腺癌患者。2019年5月,FDA在批准了T-DM1用于早期乳腺癌的辅助治疗。
2.3 Inotuzumab ozogamicin
简介:Inotuzumab ozogamicin是通过酸不稳定linker将抗CD22单克隆抗体(重组人源化IgG4)与加利车霉素(一种抗肿瘤抗生素,可引起DNA双链断裂)的半合成衍生物共价连接而成的ADC药物,每个单抗分子连接约6个加利车霉素。CD22是负责B细胞活化和调节的B细胞特异性跨膜唾液酸糖蛋白,存在于在大多数B淋巴恶性疾病中。与B细胞的细胞表面CD22受体结合后,ADC迅速胞吞内化并转运到溶酶体中,在此linker发生水解裂解并释放出细胞毒性有效载荷,细胞内谷胱甘肽将加利车霉素还原成其活性形式,该活性形式与DNA的小沟结合,随后诱导双链DNA断裂并导致细胞周期停滞和凋亡性细胞死亡。
获批适应症:Inotuzumab ozogamicin于2017年同时获得了FDA和EMA批准用于治疗复发或难治性B细胞前体急性淋巴细胞白血病。
2.4 Gemtuzumab ozogamicin
简介:Gemtuzumab ozogamicin是通过酸不稳定linker将靶向CD33的mAb(重组人源化IgG4-κ)与N-乙酰-γ-卡齐霉素共价连接而成的ADC药物,每摩尔mAb含约2-3摩尔的卡齐霉素衍生物。在ADC-CD33复合物的胞吞内化过程中,细胞毒性有效载荷通过linker的水解裂解而完成胞内释放,有效负载卡齐霉素的激活会导致双链DNA断裂,细胞周期停滞和凋亡性细胞死亡。
获批适应症:FDA在2000年批准Gemtuzumab ozogamicin用于治疗CD33阳性的急性髓性白血病复发。然而,在上市后临床试验表明该药物不能改善生存率并引起严重的安全隐患和早期死亡之后,该ADC于2010年撤出市场。随后由独立研究人员进行临床研究评估了该药物的替代剂量和调度策略,试验结果表明,较低剂量的分次给药方案可以安全地与柔红霉素和阿糖胞苷联用,且毒性作用较小,因此Gemtuzumab ozogamicin于2017年获得FDA重新批准(2018年获得EMA批准)。
2.5 Polatuzumab vedotin-piiq
简介:Polatuzumab vedotin-piiq是通过蛋白酶可裂解linker将人源化抗CD79b mAb与抗有丝分裂的MMAE共价连接而成的ADC药物。 CD79b是仅在B细胞表面表达的跨膜蛋白,与表面CD79b结合后,ADC胞吞内化并转运到溶酶体中裂解linker以释放有效负载,MMAE通过干扰微管蛋白聚合并破坏有丝分裂功能,随后诱导细胞周期停滞和细胞凋亡。
获批适应症:FDA于2019年6月批准了Polatuzumab vedotin-piiq联合化疗苯达莫司汀和利妥昔单抗产品,用于复发或难治性弥漫性大B细胞淋巴瘤的治疗。
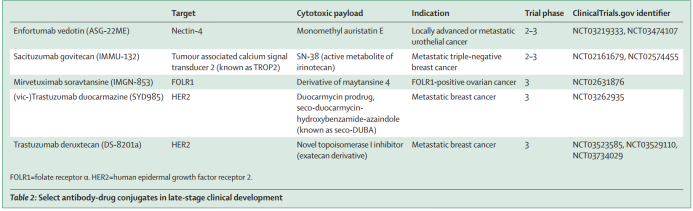
2.6 研发中有希望的ADC
截至2019年8月,有几种ADC正处于针对各种血液恶性肿瘤和实体瘤的临床研究中。Table 2总结了一些正在进行临床开发的有前途的ADC药物。其中,Enfortumab vedotin已于2019年12月首次经FDA获批上市。
3. 结论
根据《药物成分公约》2018年度行业报告,在全球范围内已经进行或正在进行600多次ADC的临床试验。这些新药中约有40%处于1期临床试验,32%处于1/2期临床试验,17%处于2期临床试验和9%处于3期临床试验,其余2%处于预注册阶段的试验中。在已进入临床试验的ADC研究中(>200),有116个正在积极进行中,在过去12个月中有23个是已进入临床测试阶段的新ADC。
总之,ADC是安全可控的毒性药物,极高的风险收益比值得进一步探索针对血液恶性肿瘤和实体瘤各个阶段的治疗策略。将来,治疗策略可能会在患者的治疗过程中较早地针对特定类型癌症采用基于ADC的方案,并测试替代治疗方案,合理的药物组合或与新型免疫疗法(例如检查点抑制剂)的联合疗法,以最大化治疗效果。癌症微环境的修饰或新的耐药机制的鉴定可能是ADC未来发展中有希望的方向。ADC技术的进步可以将高特异性mAb,创新型linker系统和偶联方式以及高效细胞毒性药物结合在一起,最终使每个ADC药物的优化成为可能,以克服潜在的耐药性并改善患者的治疗效果。
注:本文对ADC药物的统计分析截至2019年8月,目前已有八款FDA获批上市ADC药物。
参考来源:
Chau, Cindy H., Patricia S. Steeg, and William D. Figg. Antibody–drug conjugates for cancer. The Lancet 394.10200 (2019): 793-804.